気管挿管の手順まとめ
挿管手技についてまとめ
挿管を確実に成功するための7ステップシミュレーション
(*7ステップ シミュレーションとは医療手技において、それを実行するために必要なスキルを7つの順序に大別し1つ1つクリアしていき実践する方法。)
- 適応と禁忌を理解している。
- 患者・家族に説明ができる(合併症を理解して説明できる)。
- 準備ができる。
- 手技ができる。
- 成功と失敗の判断ができる。
- 合併症を把握し対処できる。
- 手技記録を書くことができる。
1挿管の適応と禁忌
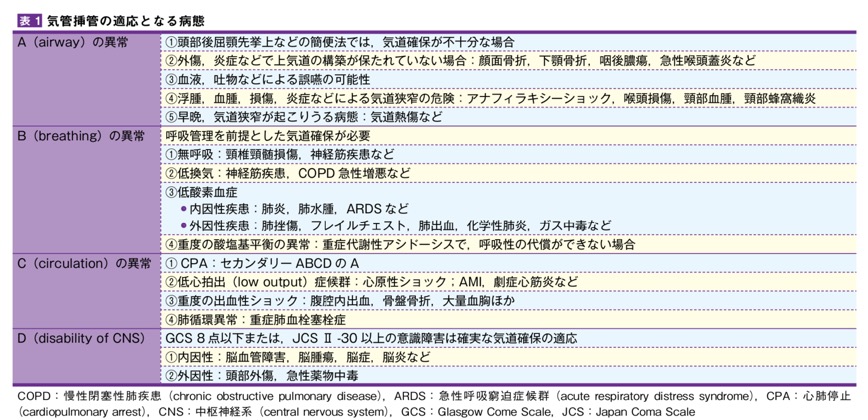
いずれにしても患者を見てABCDに異常があれば適応となる場合が多い。
禁忌としては本人・家族とあらかじめ話し合われたDNARの意思表示をしていた場合
2 患者の状態を素早く判断し、挿管の必要性を説明する。
合併症:食道挿管、歯牙損傷、のちに気管切開が必要、など
(ただしどうしても説明できないほど切迫した状況であれば医師の判断で挿管することは可能)
3 挿管の準備ができる
4 手技ができる

薬剤は?
*気管攣縮予防・頭蓋内圧亢進予防:リドカイン1.5 mg/kg,
*鎮痛薬:ブプレノルフィン0.2 mg,あるいは,フェンタニル0.05-0.5 mg
*鎮静薬:ミダゾラム5-10 mg(ないしプロポフォール50-100 mg)
があり,挿管前に静注します。場合によっては,
*筋弛緩薬:ロクロニウム1 mg/kg,ないしサクシニルコリン1-1.5 mg/kg(註)
を併用します。しかし,患者の状態が悪いほど,意識下での気管内挿管もあり得ることを忘れないでください。
筋弛緩薬を挿管前に使用した場合,気道確保が確実にできないとCICV(cannot intubate, cannot ventilate)の状態となるため,十分な注意が必要。なのでsniffingposition(口腔・咽頭・喉頭の軸を一直線に近づける!)を基本とする気道確保に普段から十分慣れておくこと,およびマッキントッシュ型喉頭鏡以外の他の挿管手技〔経鼻挿管,気管支鏡下経口挿管,ビデオ付喉頭鏡(エアウェイスコープなど),気管挿管ブジー,ラリンジアルマスク(LMA),外科的気道確保など〕などについて,オプションを広げておく。
また,通常使用するマッキントッシュ型喉頭鏡下で喉頭展開しても声門が見えない場合には,次の手順で対応します。
*吐物,異物の場合,吸引ないしはMagill鉗子などで除去する。
*喉頭部が前にみえる場合,甲状軟骨・輪状軟骨を体外から押さえる(BURP手技)
*バッグ,マスク換気しながら救援を呼ぶ。
迅速気道確保の流れ
急速挿管・迅速気道確保(RSI : rapid sequence intubation)は,麻酔導入薬,速効性の筋弛緩薬を使用することで意識消失と筋弛緩を直ちに起こし,気管挿管を行う手技。挿管前に,胃内容物の存在が疑われる場合に行う気管挿管法となります。
【事前の準備】
・RSIカートの用意,困難気道の評価,血管確保と昇圧薬(エフェドリン,ノルアドレナリンなど)の用意。
・100%酸素でバッグ/バルブ/マスク換気(アンビューバッグを使用)。
・鎮痛薬としてフェンタニルないしブプレノルフィン,気道攣縮・頭蓋内圧予防としてリドカインを投与。
【RSI開始時】
プロポフォールないしミダゾラム,Sellick法での輪状軟骨圧迫。適宜,筋弛緩薬追加(サクシニルコリンないしロクロニウム)を使用。
【RSI開始30-45秒】
気管内挿管を行い,声門部が見えない場合はBURP手技〔甲状軟骨をB(backward),U(upward),R(rightward),P(pressure),後ろ→上→右に押す方法〕を行う。
【RSI気道確保後】
・聴診にて胸部左右差,胃内,胸郭の動きの観察。
・カプノメータ波形確認し,挿管チューブ固定。その後,血液ガス分析・胸部X線検査を行う。
5 成功と失敗の判断ができる。
挿管した後少なくとも2つ以上の方法で評価:聴診、CO2チェッカー、チューブの曇り
6 合併症の対処ができる。
胸部Xpオーダーし挿管チューブの深さの確認
7 手技記録がかける。
アルコール離脱せん妄の対応 プロトコール
アルコール離脱せん妄の対応 プロトコール
- アルコールレセプターとベンゾジアゼピン系レセプターが類似していることを用いて、あえてベンゾ系内服を行うことで偽飲酒状態を作ってアルコール利だる症状を軽減させつつ、ベンゾ系を漸減中止する流れ。
内服困難な場合
セレネース0.5A+生食50ml 30分かけて夕にしつつ
ホリゾン5mg静注を朝昼夕3日間→夕はホリゾンとセレネース混注して点滴。
ホリゾン5mg静注を朝夕3日間
ホリゾン5mg静注を夕3日間 10日目からホリゾン中止し、セレネースのみ。
内服可能な場合
リスペリドン内用液0.5ml夕内服しつつ
セルシン5mg3錠分3朝昼夕3日間
セルシン5mg2錠分2朝夕3日間
セルシン5mg1錠分1夕3日間 10日目からはセルシン中止しリスペリドン内服のみ。
内服可能かつ肝障害著名時
リスペリドン内用液0.5ml夕内服しつつ
ワイパックス0.5 3錠分3朝昼夕3日間
ワイパックス0.5 2錠分2朝夕3日間
がん緩和ケアガイドブックをコンパクトにまとめる記事 基本編
癌緩和ケアガイドブック 監修:日本医師会 をコンパクトにまとめてみた
まずは用語と解説
緩和ケアとは?
→重い病を抱える患者やその家族一人一人の身体や心などの様々なつらさをやわらげ、より豊かな人生を送ることができるように支えていくケア
WHOによる緩和ケアの定義
→生命を脅かす疾患による問題に直面している患者とその家族に対して痛みやその他の身体的問題、心理社会的問題、スピリチュアルな問題を早期に発見し的確なアセスメントと対処(治療・処置)を行うことによって苦しみを予防し、和らげることでクオリティー・オブ・ライフ(QOL:生活の質)を改善するアプローチである。
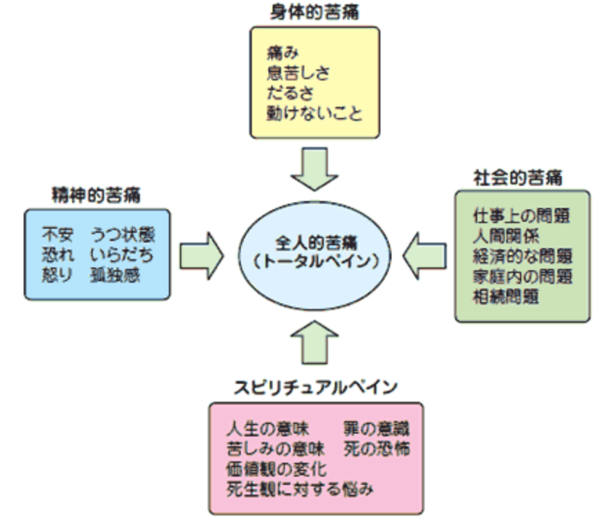
緩和ケアで用いられる用語集
- アカシジア:静座不能症と訳されていて、座ったままでじっとしていられず、そわそわと動き回る。アカシジアの原因薬は抗精神病薬が多い。抗うつ薬や胃腸薬などよっても引き起こされることがある。多くの場合には、服用を始めて数日後に出現するが、数カ月間以上同じ薬を飲み続けた後に出現する場合もある。
- オピオイド:オピオイド受容体と親和性を示す化合物の総称。
- オピオイドスイッチング:オピオイドの副作用などによる治療に限界が生じたり、十分な除痛ができなくなった時投与中のオピオイドから他のオピオイドに変更すること。
- がん悪液質:悪性腫瘍の進行に伴って栄養摂取の低下だけでは説明できない体脂肪や筋肉量の低下が起こる状態。栄養を十分に供給しても体重増加につながらない状態となる。
- 緩和ケアチーム:身体症状の緩和を専門とする医師、精神症状の緩和を専門とする医師、緩和ケアの経験を有する看護師、緩和ケアの経験を有する薬剤師などにより苦痛やつらさの緩和を行うチーム。
- 緩和ケア病棟:主に癌患者を対象とし、痛みや苦痛をとり、患者・家族の意向を尊重して治療やケアを行うことを目的とした病棟。緩和ケア病棟で症状を緩和して自宅に退院することも可能で必ずしも終末期患者のみが対象となる病棟ではない。
- 希死念慮:自ら死を望む状態。
- 抗精神病薬:元々統合失調症をはじめとした精神病様状態(幻覚・妄想・興奮など)に対して開発された薬剤。メジャートランキライザー、神経遮断薬などとも呼ばれている。主たる作用は抗幻覚・妄想作用や鎮静作用であるが制吐作用も有することから緩和ケアにおいて頻度の高い身体症状(悪心など)や精神症状(せん妄など)の緩和にも使用される。主な抗精神病薬にはハロペリドール、クロルプロマジン、リスペリドン、オランザピンなどが含まれる。
- 在宅療養支援診療所:2006年に診療報酬に位置付けられた。病院や他の診療所、訪問看護ステーション、介護サービスなどと連携して癌患者の緩和ケアを含む自宅療養支援を提供する診療所。24時間連絡を受ける医師または看護職員が配置されている。
- 在宅療養支援病院:保険医療機関と連携して24時間往診が可能な体制を確保し訪問看護ステーションとの連携により24時間訪問看護の提供が可能な体制を確保するとともに緊急時に在宅で療養を行なっている患者直ちに入院できるなど必要に応じた医療・看護を提供できる病院のこと。
- 錐体外路症状:錐体外路とは中枢神経系のうち錐体路系、小脳系以外の領域で運動に関係している領域をいう。実際にはパーキンソニズムで見られる手指振戦、無動、筋強剛など。緩和ケアの領域ではドパミン受容体を遮断する薬剤(ハロペリドール、プロクロルペラジンなど)によって生じる薬剤誘発性のものが多い。
- 鎮痛補助薬:主要な鎮痛薬に追加されてさらに鎮痛を改善させる薬剤。それ自身も鎮痛薬として使用される。(例:帯状疱疹後神経痛の治療にリリカ)3段階疼痛ラダーのいずれでも使用は可能。よく用いられるものとしては抗痙攣薬、抗うつ薬など。
- 持続痛:persistent pain
- 突出通:Breakthrough pain 普段の痛みを上回って生じる痛み。定期オピオイド服用癌患者の70%に生じると言われている。体動時痛(Incident pain)、誘引なく生じる痛み(Spontaneous pain)、定期的な鎮痛薬のきれる時の痛み(End-of-Dose Failure)などがある。
- 非オピオイド治療薬:NSAIDs(Non steroidal anti-inflammatory drugs )とアセトアミノフェン
- レスキュー:疼痛時に臨時に追加する追加投与薬
- NRS:Numerical Rating Scale 0~10(10:これ以上痛いのが想像できない痛み 0:全く痛みなし)
- PCA:Patient Controlled Analgesia 患者自己管理鎮痛法 患者が自ら鎮痛薬を調整できるシステム
- タイトレーション:薬剤の調整、容量の最適化
予後予測因子
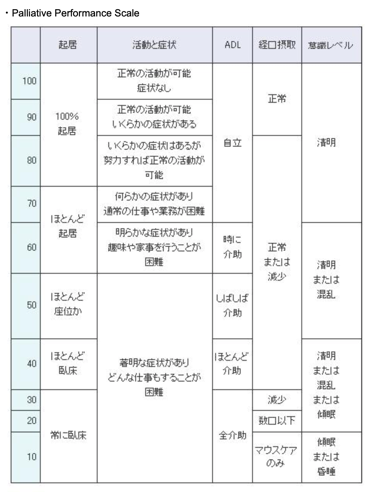
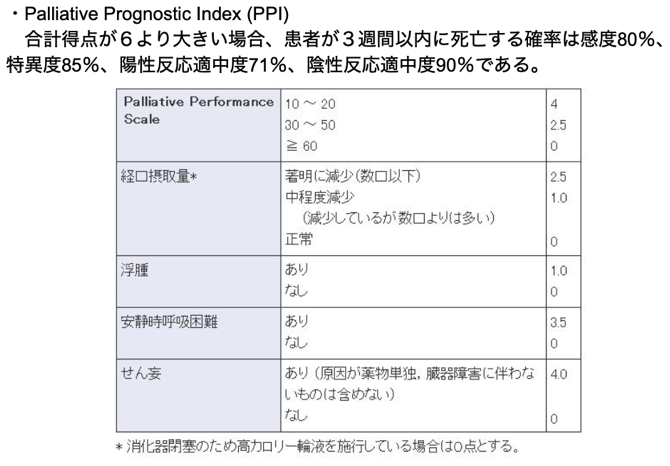
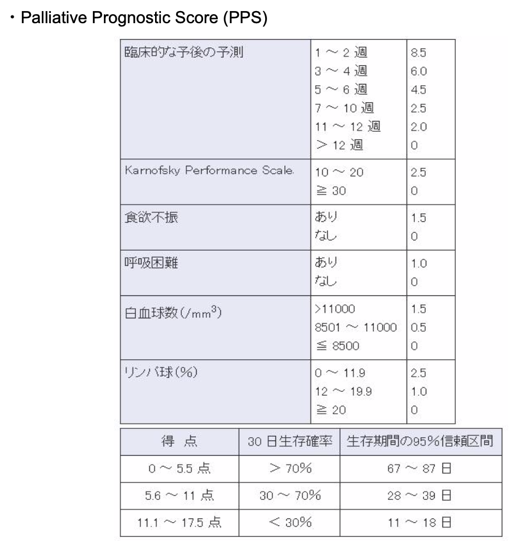

がん緩和ケアガイドブックをコンパクトにまとめる記事 基本編
がん緩和ケアガイドブックまとめ②
症状マネジメント
痛みにおいて目標は3つ
第一目標:痛みによる不眠を解消して睡眠の確保
第二目標:安静時は痛みなく過ごしてもらう
第三目標:体動時の痛みを取ってあげる
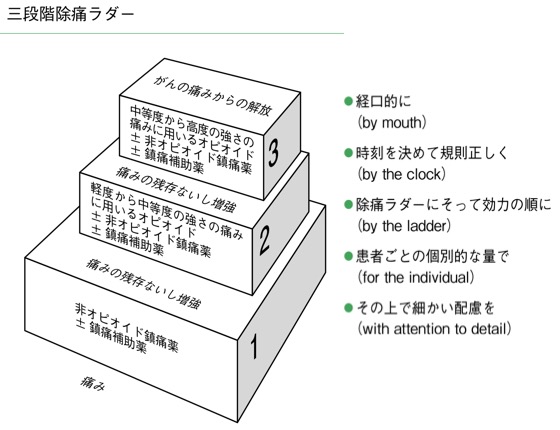
WHO方式癌治療の5原則
- 経口投与を基本とする(by mouth)
・個々の患者にとって最も簡便な方法で使用
- 時刻を決めて定期的に投与する(by the clock)
・屯用のみ処方はせず、定期投与薬を処方
- ラダーに沿った薬剤選択(by the ladder)
・原則として非オピオイドをまず投与、効果不十分な場合はオピオイドを追加する。
・オピオイドは病状に対して投与量を選択するのではなく痛みの症状に応じて調整する。
・強い痛みには中等度〜強オピオイドから開始する。
- 患者ごとに個別的な量の設定(for the individual)
・望む効果と副作用の兼ね合い。オピオイドには上限量というものがない。
- 患者にあった細かい配慮をする(with attention to detail)
・オピオイドについての誤解を解く。
・適切な予防、定期投与の他にレスキューが内服可能であることを説明する。
痛みの評価、問診項目 OPQRST
O:Onset 発症様式 P:Provocative/ Palliative 増悪・寛解因子 Q: Quantity/ Quality 痛みの性質・程度
R: Region/ Radiation/ Related symptoms 部位・放散痛・関連(随伴)症状
S: Severity/vital Signs 重症度(Quantityにちょっとかぶる)
T: Time course/Treatment 経過/それまでに行った治療(NSAIDs内服した等)
これに加えて下記を聞くのも大事
・何が一番困っているか?
・夜は眠れているか?(痛みで眠れなくなっていないか)
・痛みは1日中ずっとありますか?それとも時々ぐっと痛くなりますか?

オピオイドの導入とタイトレーションについて
ポイント
・オピオイド導入時は定期投与、レスキュー、悪心・嘔吐、便秘の予防薬を投与
・NSAIDsやアセトアミノフェンは中止せずに基本的に併用使用する。
・錐体外路症状を避けるため制吐薬は悪心がなければ中止する。
・腎機能低下症例ではモルヒネ投与は避ける。(排泄されず濃度が上がってしまう)
例えば
悪心・嘔吐の対策としてノバミン5mg嘔気時4時間あけて1日3回まで
便秘薬としてスインプロイク0.2mg朝1錠
レスキュー薬の使い方として
内服薬は基本的に1時間ごと 回数制限なし 反復条件:呼吸回数10回以上
静脈注射の場合は1時間量をvolus15分開けて回数制限なし 反復条件:呼吸回数10回以上
ちなみにレスキュー薬は1日量の基本的に10〜20%と言われているが効くなら少量、効かないなら増量しても構わない。
定期オピオイドの増量
・悪心や眠気が生じない範囲で1日を通して痛みが軽くなるまでオピオイドを増量する。上限はない。
・増量間隔は1〜3日で効果判定して
オピオイド等換算表
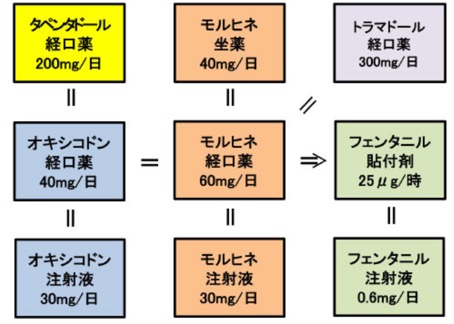
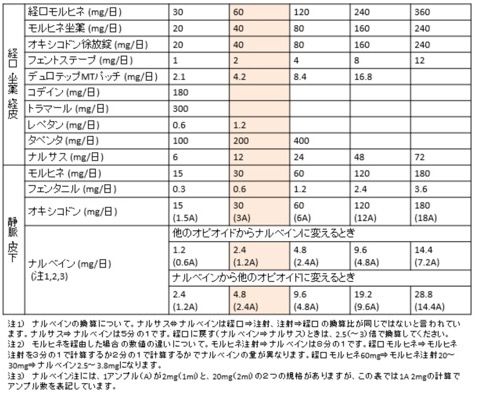
オピオイド導入時の患者への説明例
「痛みに麻薬を使うと依存症になるのではないか、副作用が強いのではないかと心配される方は多いです。依存症は癌の痛みで使うときはほとんど起きないことが確認されています。他の薬と同じように副作用はありますが、腎臓や肝臓への障害は非常に少なく、主な副作用は便秘、吐き気、眠気です。便秘はほとんどの方で起こるので下剤で調整します。吐き気は3人に1人ぐらいで起きますがこれは胃が荒れて起こるのではなく薬の作用で起きる症状です。飲み始めの1週間くらいが強く出ますがその後は治りますのであらかじめ予防の薬を一緒に使っておきます。まれですが薬が全く合わないと幻覚が起きたり、極端に眠くなったりすることがあります。これは麻薬だから起きるのではなく神経に働く薬全てに起こりうる副作用で起きた場合でも中止すればすぐに元に戻ります。安全に医療用麻薬を使うことが可能ですので安心してください。痛みが取れて副作用もないように薬を調節していきましょう。
・強い痛み止めという曖昧な説明ではなくオピオイドは安全で有効な薬であることを説明する。
・癌患者に使った場合の依存症発症率は0.2%以下と言われている。
・オピオイドの使用量と生命予後に有意な相関は認められていない。
がん緩和ケアガイドブックオピオイド導入〜副作用対策
オピオイド導入→副作用への対応
悪心への対応
はじめに
・悪心はオピオイド使用患者の30%に生じる1〜2週間以内に改善するが一旦出現するとオピオイド継続が困難となるので予防対策が必要。
評価のポイント
・悪心とオピオイド開始・増量との時間経過を確認する。
・高カルシウムや消化管閉塞、薬剤(NSAIDs、SSRI、ジギタリス、抗がん剤)などのオピオイド以外の原因を考慮する。
治療のポイント
・オピオイド以外の原因がある場合は原因の治療。
・多くは疼痛のためにオピオイドは減量せず、制吐薬の経口投与となる。
処方の仕方のコツ
動くと気持ち悪くなる→抗ヒスタミン薬(トラベルミン配合錠3錠分3毎食後)
食後に悪心がする→消化管蠕動促進薬(プリンペラン5mg3錠分3毎食後)
1日中悪心がある→D受容体拮抗薬(ノバミン5mg屯用、オランザピン2.5〜5mg寝る前)
治療目標
・3〜7日で評価する。悪心がなく経口摂取できることを目標とする。
・効果が不十分な場合は神経ブロックや放射線治療など他の鎮痛手段の併用を行いオピオイドを減量する。
便秘への対応
はじめに
・便秘はオピオイド使用中のほとんどの患者に生じる。オピオイドによる便秘には耐性が生じないため、オピオイド使用中は下剤の併用など継続的な対策が必要。
評価のポイント
・消化管閉塞や腸蠕動低下の原因となる薬剤がないかなどのオピオイド以外の原因を考える。
・大事なのは、ベンの硬さ、排便回数、腸蠕動音
治療のポイント
・オピオイド以外の原因があるならその解消。
・オピオイドの減量を考慮。
・下剤を投与(浸透圧性下剤:マグミット、モニラック、大腸刺激性下剤:センノシド、ピコスルファート)
・オピオイドによる便秘ならスインプロイク0.2mg 1錠朝内服を開始。
・使用中のオピオイドからフェンタニル系のオピオイドにスイッチする。
下剤処方時の注意点
・大腸刺激性下剤で腹痛を生じるときは使用を控え、浸透圧性下剤が十分に投与されているか確認。
・癌性腹膜炎の場合癒着や狭窄により蠕動を更新させることで腹痛が悪化することが多いので浸透圧性下剤を優先する。食事内容は低残渣がオススメ。浣腸、摘便なども適宜行う。
治療目標
・3〜7日間で評価する。患者が排便状況に満足しているかが重要。
・効果が不十分な場合はオピオイド以外の鎮痛効果を有する手段を講じてオピオイドの減量を行う。
眠気への対策
はじめに
・オピオイドによる眠気は開始もしくは増量に伴って生じる。耐性が速やかに生じて数日以内に自然軽減することが多い。
評価のポイント
・眠気が快適な患者もいる一方で不快な患者もいる。不快であれば対応を検討する。
・オピオイドの投与量が適切であるかを考える。
・呼吸回数が10回未満であればオピオイドによる呼吸抑制の可能性を考え減量する。
・薬剤(制吐薬など)、脳転移、高カルシウム、高血糖、腎機能障害モルヒネ蓄積、感染症、低酸素などオピオイド以外の眠気の原因を考える。
治療のポイント
・オピオイドの減量
・オピオイド以外であればその原因の除去。
治療目標
・3〜7日間で評価する。痛いと眠気のバランスで患者が望むことを目標に考慮する。
せん妄への対策
はじめに
・オピオイドによるせん妄は投与開始時期や増量期に出現することが多い。オピオイド以外の原因を必ず鑑別
評価のポイント
・薬剤(BZ系、ステロイド、抗うつ薬、H2ブロッカーなど)、高カルシウム、高血糖、腎機能障害、脱水、感染症、高アンモニア、低酸素、脳転移などの原因を考える。
治療のポイント
・オピオイド以外の原因の除去
・抗精神病薬(レスリン、ベルソムラ、リスペリドン、セレネースなどを考慮する)
治療目標
・・3〜7日間で評価する。せん妄の消失が目標。
がん緩和ケアガイドブック 鎮痛補助薬について
鎮痛補助薬の使い方
適応:オピオイドなどの鎮痛薬を増量しても無効、効果不十分なとき
使い方のポイント
・有効率は15〜30%。副作用(主に眠気)があるので鎮痛効果と副作用とのバランスが大事。
・開始後1週間で効果を判定する。1種類の薬剤を副作用に注意しながら増量して効果がなければ他の薬に変更
・末梢神経浸潤、脊髄浸潤などによりビリビリと電気が走る、しびれる・ジンジンするような神経による痛み(神経障害性疼痛)を治療するときに使用するときが多い。
・鎮痛補助薬は現在のところ保険適応がないものが多い。
主な鎮痛補助薬
| 主な作用機序 | 薬品種別 | 薬効分類 | 代表薬 |
| 様々な種類の痛みに | ステロイド | 抗炎症作用 | デキサメサゾン |
| 抗うつ薬 | 下行抑制系の賦活 | デュロキセチン | |
| 主に神経障害性疼痛に | 抗てんかん薬 | ナトリウムチャネル遮断 | カルバマゼピン |
| カルシウムチャネル遮断 | プレガバリン | ||
| GABA―A作動薬 | クロナゼパム | ||
| 抗不整脈薬 | ナトリウムチャネル遮断 | リドカイン | |
| 静脈麻酔薬 | NMDA受容体拮抗 | ケタミン | |
| 骨転移の痛みに | ビスホスホネート製剤 | 破骨細胞アポトーシス誘導 | ゾレドロン酸ナトリウム |
| 抗ランクル抗体 | 破骨細胞の形成・活性化抑制 | デノスマブ | |
| 消化管狭窄の痛みに | 抗コリン薬 | 消化管蠕動の抑制 | ブチルスコポラミン |
| ソマトスタチンアナログ | 上部消化管分泌の抑制 | オクトレオチド |
がん緩和ケアガイドブック 放射線治療について
適応となる状態
・がん病巣が存在することに伴う疼痛は全ての放射線治療の対象となりうる。
・代表例は有痛性骨転移(60〜90%の症例で痛みの緩和が期待できる)
・治療効果の発言には2週間程度用することが多い。4〜8週で最大になる。
・神経障害性疼痛に関しても約半分の症例で有効性が報告されている。
・放射線治療は一定時間体位変換ができない(10分など)。そのため疼痛が強い場合はあらかじめ鎮痛コントロールを強くしておく必要がある。
コンサルテーションを検討するとき
・疼痛の原因となるがん病巣が確認できた時点で放射線治療医への紹介を検討
・その際骨転移には外科的治療が必要となることも覚えておく。
・放射線治療歴がある場合でも再度放射線治療の適応となる場合もあり、再紹介も考慮しておく。
治療の実際
・放射線治療は3つ 外照射・密封小線源治療・内用療法。
・まずは外照射の適応が検討される
・多発骨転移に伴う複数部位の疼痛で外照射の適応が困難と考えられる場合は放射線同位元素による内用療法が適応となる場合がある。
・有痛性骨転移に対する外照射では症状に応じて8Gy/1Fr、20Gy/5Fr、30Gy/10Fr、37.5Gy/15Frなど比較的短期間での治療が行われることが多い。比較的長期の腫瘍制御が求められる場合にはより長期で高線量の治療が行われることもある。