保湿剤まとめ
保湿剤は下表3種類のみ

それぞれの特徴は?
ワセリン:油脂性基剤を主とした保湿剤。油なので加湿効果は見込めない。保護(バリア機能)するだけと考えるので比較的潤っている入浴後に使用すると効果的。バリア機能がある反面ベタつきが多いのが難点。落とす際も水だけでは落ちにくく石鹸などで洗い流す必要がある。服につくと汚れとして残る可能性が高いのであまり好まれない。
ヘパリン類似物質:クリーム剤を中心によく処方されている。水分保持に強く人気がある。保湿剤の中では比較的高価であり25g:555円、50g:1110円。ジェネリックでも2/3ほどの値段で高い。
剤形にはローション、フォームなどもありローションはクリームよりサラサラして使用感がよく、伸びが良いがバリア機能は落ちる。フォームは泡なのでローションより広範囲に広げやすくがよりバリア機能は落ちる。
尿素:ウレパール、パスタロンなど。角質の軟化を得意とする。搔き壊しなどの創傷を伴う皮膚では刺激がある。
使い分けポイント!!
ワセリンは水分保持機能を増強しないが角質軟化作用とバリア機能を増強させる。びらんや潰瘍があっても使用可能。安いがベタつきがあるのが難点。
ヒルドイドは水分保持機能を増強させるが角質軟化作用・バリア機能は維持させるにとどまる。
ウレパールは角質軟化作用を増強させるが皮膚刺激性がある。
症例
高血圧と脂質異常症で通院中の72歳男性。定期受診の際に「最近、乾燥肌なのか痒みが酷いです。特に風呂上がりがひどくて、何かいい薬はありませんか?」と尋ねられた。
→冬の時期ならば暖房などによる室内乾燥に気をつけること、可能であれば加湿器を併用すること、それ以外に入浴後に皮膚をタオルでこすり過ぎないこと、痒いとことをかかないことを指導した上で、まずは外用薬としてワセリンを使用しベタつきがきになるようであればヒルドイドへの切り替えをする方針になった。1日1回以上風呂の後に塗布するようにお願いした。
オピオイド(医療用麻薬)についてまとめ 等換算表
オピオイドについて
オピオイド(医療用麻薬)は末期患者(特にがん性疼痛がコントロールできない)に対してQOLを改善する目的で使用される。患者によってはこのような緩和医療に拒否反応を示す人も一定するおり導入には十分な説明が必要である。今回はオピオイドについての知識をまとめる。
等換算表はこの記事の最後に載せている。
痛みはその機序から以下のような分類がされている。
がん疼痛に対してオピオイドを使用する際には以下のようなWHOが提唱している原則がある。
WHO方式ガン疼痛治療法の5原則
- 経口的に(by mouth)
がんの痛みに使用する鎮痛薬は、簡便で、用量調節が容易で、安定した血中濃度が得られる経口投与とすることが最も望ましい。しかし、嘔気や嘔吐、嚥下困難、消化管閉塞などのみられる患者には、直腸内投与(坐剤)、持続皮下注、持続静注、経皮投与(貼付剤)などを検討する必要がある。(貼付剤では消化器症状は出にくいためスイッチには注意が必要)
- 時刻を決めて規則正しく(by the clock)
痛みが持続性である時には、時刻を決めた一定の使用間隔で投与する。通常、がん疼痛は持続的であり、鎮痛薬の血中濃度が低下すると再び痛みが生じてくる。痛みが出てから鎮痛薬を投与する頓用方式は行うべきではない。
加えて、突出痛に対しては、レスキュー・ドーズが必要になる。このため、鎮痛薬の定期投与と同時にレスキュー・ドーズを設定し、患者に使用を促すことも重要である。
- 除痛ラダーにそって効力の順に(by the ladder)
鎮痛薬は、「WHO三段階除痛ラダー」が示すところに従って選択する。ある鎮痛薬を増量しても効果が不十分な場合は、効果が一段強い鎮痛薬に切り替える。重要なことは、患者の予測される生命予後の長短にかかわらず、痛みの程度に応じて躊躇せずに必要な鎮痛薬を選択することである。またオピオイド使用時も、非オピオイド鎮痛薬を併用すること、さらに必要に応じて鎮痛補助薬を併用することが重要である。
①軽度の痛みには、第一段階の非オピオイド鎮痛薬を使用する。これらの薬剤は、副作用と天井効果*により標準投与量以上の増量は基本的には行わない。なお、痛みの種類によっては、第一段階から鎮痛補助薬を併用する。
②非オピオイド鎮痛薬が十分な効果を上げない時には、「軽度から中等度の強さの痛み」に用いるオピオイドを追加する。この段階でも必要により鎮痛補助薬の使用を検討する。
③第二段階で痛みの緩和が十分でない場合は、第三段階の薬剤に変更する。非オピオイド鎮痛薬は可能な限り併用する。それぞれのオピオイドの特性を理解したうえで薬剤の選択を行うことが重要であり、基本的には1つの薬剤を選択する。モルヒネやフェンタニル、オキシコドンなどの強オピオイドは、増量すれば、その分だけ鎮痛効果が高まる。第三段階でも必要により鎮痛補助薬の使用を検討する。
- 患者ごとの個別的な量で(for the individual)
個々の患者の鎮痛薬の適量を求めるには効果判定を繰り返しつつ、調整していく必要がある。その際、非オピオイド鎮痛薬や弱オピオイドであるコデインには天井効果があるとされる一方で、モルヒネ、オキシコドン、フェンタニルなどの強オピオイドには標準投与量というものがないことを理解しておくことが重要である。適切なオピオイドの投与量とは、その量でその痛みが消え、眠気などの副作用が問題とならない量である。増量ごとに痛みが緩和すれば、その鎮痛薬を増量することで緩和できる可能性が大きい。レスキュー・ドーズを使用しながら、十分な緩和が得られる定期投与量(1日定期投与量とレスキュー・ドーズ1回量)を決定する。
- その上で細かい配慮を(with attention to detail)
痛みの原因と鎮痛薬の作用機序についての情報を患者に十分に説明し協力を求める。時刻を決めて規則正しく鎮痛薬を用いることの大切さの説明と、予想される副作用と予防策についての説明はあらかじめ行われるべきである。また、治療による患者の痛みの変化を観察し続けていくことが大切である。痛みが変化したり、異なる原因の痛みが出現してくる場合には、再度評価を行う。その上で、効果と副作用の評価と判定を頻回に行い、適宜、適切な鎮痛薬への変更や鎮痛補助薬の追加を考慮することが重要である。がんの病変の治療(外科治療や放射線治療、化学療法など)によって痛みの原因病変が消失あるいは縮小した場合は、オピオイドの漸減を行う。神経ブロックなどにより痛みが急激に弱まった時は、投与量の急激な減量(もとの量の25%程度に減量)が必要な場合もある。その際には突然の中止は避け、離脱症候群*に注意したうえでの計画的な減量が必要である。その他、患者の病態の把握は欠かすことができない。肝機能障害、腎機能障害のある場合は特に注意が必要である。高齢者はオピオイドの薬物動態が変化しているため少量からの開始が基本である。加えて、不安・抑うつなどの患者の精神状態に配慮していくことは、円滑な疼痛治療を行ううえで非常に重要である。
オピオイドの副作用
- 嘔気、便秘、呼吸抑制、薬物依存、縮瞳をきたし見えにくくなる
嘔気には数日〜Ⅰ週間程度で耐性が見られるため制吐薬はⅠ週間程度で中止。
オピオイド力価換算表(覚える必要は全くないが必要な時に出せるようにしておく)
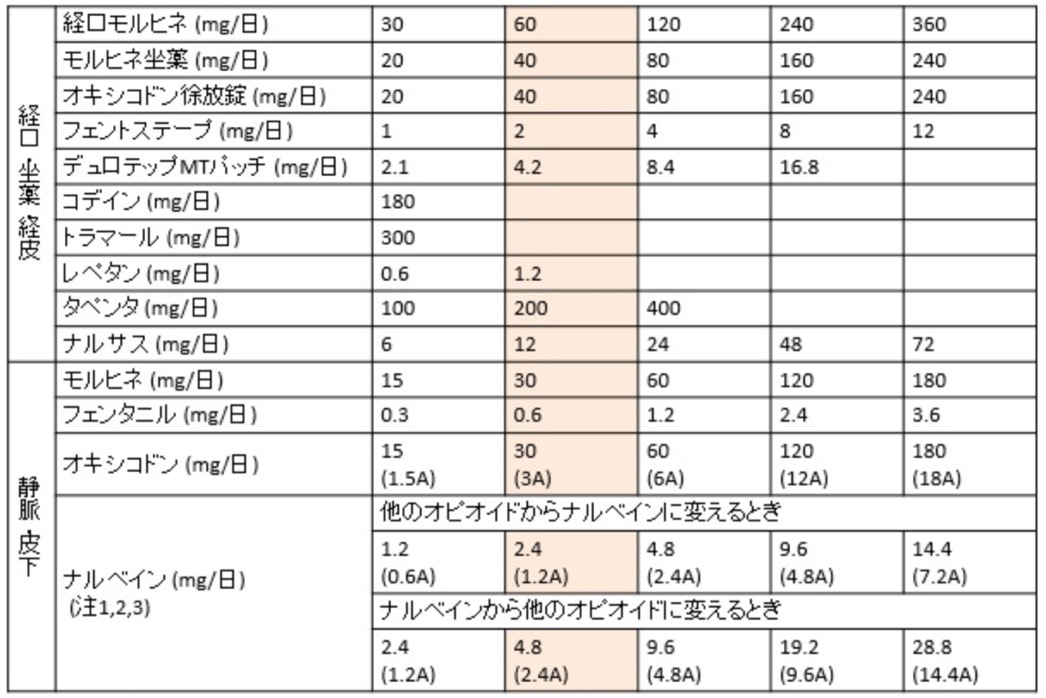
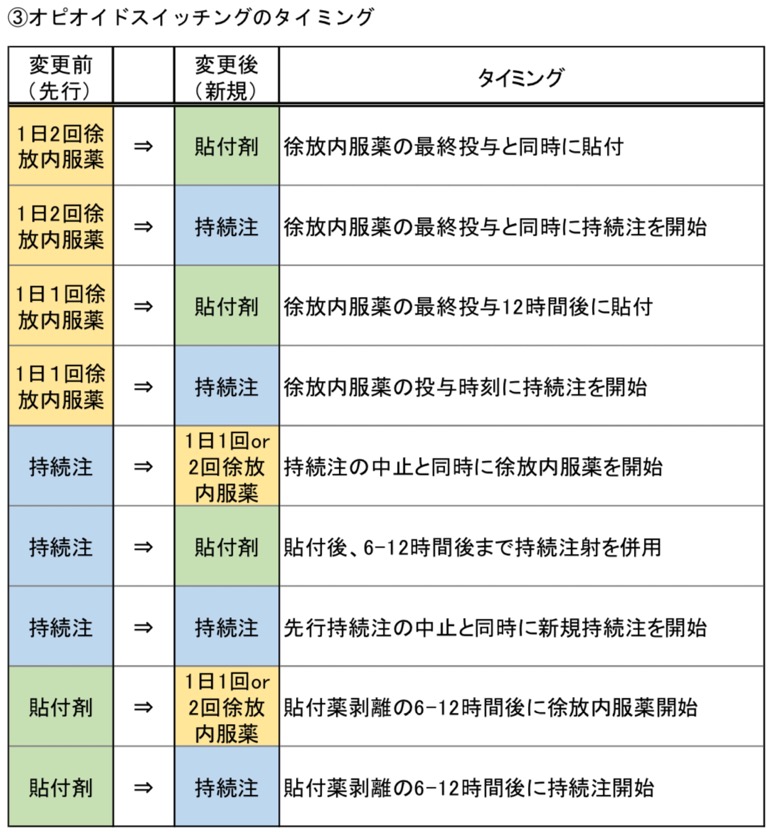
オピオイドスイッチについて
初めてオピオイドスイッチするときはどうすれば良いのか?
オピオイドスイッチとは?
→なんらかの理由で現行使用しているオピオイドが継続困難になった場合に別の種類のオピオイドに変更すること。オピオイドは投与方法の違いや呼吸抑制などの副作用から種類を変更するだけでも一定以上の知識が必要となる。
適応 :副作用が強く、原行のオピオイドの増量・継続が困難な場合もしくは鎮痛効果が不十分な場合
フェンタニル貼付剤は血中濃度が上昇、低下するのに時間がかかるため初めての貼付は12〜24時間は疼痛の悪化を起こす場合がある。
特にモルヒネ、オキシコドンからフェンタニル貼付剤へ変更する場合は腸管抑制が減少するため、蠕動亢進を生じるため下剤の量の調整や蠕動痛の際にレスキューの使用が必要になる。オピオイドにより腸閉塞へ陥ってしまっている状態に貼付剤へのスイッチは蠕動痛が悪化する場合があり注意が必要。
・大量オピオイド(経口モルヒネ60mg/day以上)からのスイッチング→30〜50%ずつ置き換える。
・変更後の評価 疼痛悪化時:30%増量 眠気発現時:20%減量
・オピオイド離脱症候群に対する予防対策
フェンタニル→モルヒネ、オキシコドン:便秘、嘔気・嘔吐の可能性を考慮
ちなみにフェンタニルパッチは高用量になればなるほど吸収にばらつきが出るためローテーション時はⅠ〜2段階少ない量へのローテーションが適切
症例
直腸癌終末期の48歳女性。多発骨転移がありオキシコドンⅠ回20mgⅠ日2回内服しレスキューとしてオキノーム5mgを複数回内服していた。2日前から嘔気嘔吐が出現し腸閉塞の診断で入院した。
担癌患者に何らかのイベントが生じた場合→まずは癌自体の進行・悪化、癌の緩和も含めた治療による副反応を鑑別に考える。
回答:入院後、経口摂取は困難であるが全身状態が安定したため自宅退院のため入院中にフェンタニル貼付剤へオピオイドスイッチを検討することとなった。
処方例:フェントステープⅠ回2mgⅠ日Ⅰ回
朝:オキシコンチンⅠ回20mg内服と同時にフェントステープⅠ回2mgを貼付
夕:オキシコンチン中止
レスキュー:オキノーム散Ⅰ回5mgまたはアンペック座薬Ⅰ回10mg
オキファスト注(オキシコドン持続皮下注射)30mg/日からのオピオイドスイッチ
フェントステープⅠ回2mgを貼付。6時間後にオキファスト注を1/2速度に減量。12時間後にオキファスト注を中止。
レスキュー:アンペック座薬Ⅰ回10mg
湿布(シップ)についてまとめてみた
湿布(シップ)についてまとめてみた
入院患者でも外来患者でもよく湿布が欲しいという訴えの人は多い。しかしその一方湿布についての勉強はほとんどと言ってもいいほどしてこなかったのではないか?
そこで今回は病棟で処方する機会が多いNSAIDs外用薬について薬剤ごとの特徴と注意すべき点についてまとめることとする。
Q1:湿布は冷たいものと温かいものどちらがいいのでしょうか?
→一般論では急性炎症には冷感用、慢性炎症には温感用(しかし確立したエビデンスはなさそう、、、)
Q2:かぶれや掻痒感など皮膚症状が出てきてしまった。中止するべきだろうか?
→中止することも考慮。しかしケトプロフェンによる光過敏症を発症することがあるため日光には直接当たらないなどの対策を講じる。
Q3:妊娠患者に使用しても良いか?
→モーラス、ミルタックス:退治の動脈管収縮の可能性のため禁忌
→ロコア:母動物の脂肪、分娩遅延、出生率の低下などのため禁忌
Q4:関節リウマチ治療薬のメトトレキセートとモーラステープの併用は禁忌
Q5:アスピリン喘息を助長する可能性があり、既往をしっかり問診する。
あまり知らない湿布のエビデンス。
つまりどのNSAIDs外用薬を選んでも2〜4人にⅠ人は症状が改善する。
テープ剤VSパップ剤
テープ剤の特徴:テープ剤はⅠ日Ⅰ回の張り替えでよく粘着力が強いため剥がれにくい製剤。その分剥がす時の皮膚の負担が大きくかぶれやすい。また水分を含まないため冷却効果がなく慢性炎症に適している。
パップ剤の特徴:パップ剤はⅠ日2回の張り替えが必要で粘着力が弱い分皮膚のかぶれは少ない。冷却効果があり急性炎症に適している。しかしアイシングの方が効果的なのでアイシング併用が望ましい。
例外として2015年に発売されたモーラスパップXRはパップ剤であるがⅠ日Ⅰ回の張り替えでよくかぶれにくいため高齢者の腰痛などに適している。
主に取り扱われているNSAIDs外用薬の一般名と商品名。
- ケトプロフェン(モーラス、ミルタックス)
- フルルビプロフェン(アドフィード、ヤクバン、ゼポラス)
- フェルビナク(ナパゲルン、セルタッチ)
- ジクロフェナクナトリウム(ナボール、ボルタレン)
- ロキソプロフェンナトリウム(ロキソニン)
- エスフルルビプロフェン・ハッカ油(ロコア)
大きさ 大:14*20cm 中:10*14cm 小:7*10cm
処方パターン
急性腰痛症+テープかぶれしやすい人
→ケトプロフェン2%(モーラスパップXR240mg)疼痛部にⅠ日Ⅰ回貼付
変形性膝関節症+他に疾患なし
→エステルルビプロフェン・ハッカ油製剤(ロコアテープ)疼痛部にⅠ日Ⅰ回貼付
ちなみにロコアテープの適応病名は変形性関節症における鎮痛、消炎のみである。
アルツハイマー型認知症の薬物療法についてまとめてみた
Ⅰヶ月のおよその薬価
アリセプト(後発品)2070円 レミニール10069円 リバスタッチ11622円 メマリー12051円
効果の割に結構な高い、、、
剤形はかなりあるためリバスタッチの使用用途はあまりない。OD剤でも内服困難、内服薬で副作用が許容できない場合かつ家族、介護者の希望がある場合に使用するべき薬剤である。
リバスタッチに変えても用量依存性に9割以上が接触皮膚炎となるため使用頻度はかなり少なくなるだろう。
抗認知症薬の適応・効果
ドネペジル・ガランタミン・リバスチグミンVSプラセボの13件RCTのメタアナリシスでは軽症から中等症(MMSEでいうと10以上)に投与した場合どの薬剤でも6〜12ヶ月後にMMSE1.37店程度の改善を認めた。
具体的にいうとⅠ年で2ヶ月間の症状の進行を抑制した。
しかし施設入所やADLの維持など長期転帰がコリンエステラーゼ阻害薬で有意に改善されるかははっきりしていない。また有意な効果がなく費用対効果が乏しいという考え方もある。
現状まとめると継承のアルツハイマー病の患者さんには使用した方がいいものの効果が乏しい場合や副作用が強い患者さんでは使用するメリットはあまりない。
治療をどのくらい続けるのかは決めっていない。MMSEが10点未満になったりFunctional assessment staging(FAST)分類のStage7a以降に進行した場合は効果がほぼない。
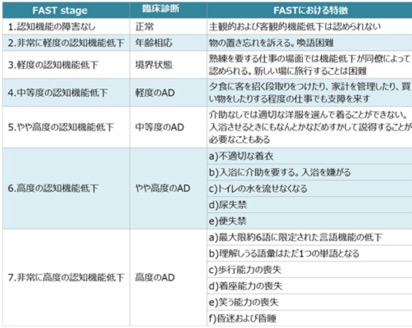
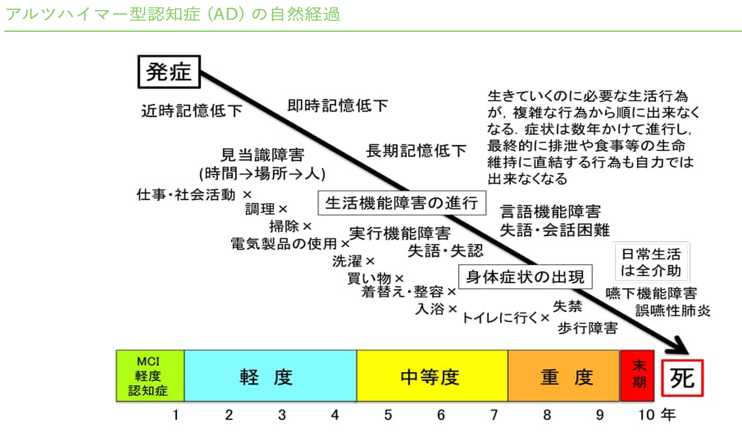
認知症について研修医向けにわかりやすくまとめてみた
認知症について研修医にわかりやすくまとめてみた
認知症の定義
慢性、進行性の脳疾患によって複数の高次機能障害(記憶、思考、見当識、判断等)が障害され、それは意識障害ではない状態。
認知症の診断基準DSM−5 2013年
- 以前に比べて明確な認知機能障害がある
記憶、言語、知覚、注意、実行機能、社会的認知のうち1つもしくは複数の障害。
本人、本人をよく知る人、医療従事者のいずれかの意見
- 認知機能障害が生活の自立の障害になる。
- せん妄の経過と合致しない。
- 他の精神障害では説明できない。
近時記憶障害は加齢に伴い進んでくるものであるが加齢と認知症における大きな違いは、加齢は体験の一部を忘れ、忘れたことを自覚しているのに対し、認知症は体験の全体をすっぽり忘れ忘れたことすらも自覚できない。
その他の症状としては
見当識障害:時間、場所の見当がつかなくなる。
実行機能障害:段取りつけてできなくなる。
視空間失認:位置関係などがわからなくなる。
病態失認:病識がない。物忘れを指導すると怒る。時間を間違えてもけろっとしている。
癌性リンパ管症についてまとめてみた
癌性リンパ管症(lymphangitis carcinomatosa)とは何か?
研修医でも呼吸器内科などをローテートした人なら経験したことがあるのではないだろうか。
頻度は明確なデータはないが、がん細胞の転移様式のひとつと言われ発症すれば予後は数ヶ月という状態である。
癌性リンパ管症の病態・原因・症状
・肺のリンパ系に腫瘍が増殖した状態。
・肺末梢の血行性肺転移が、末梢の間質、リンパ管を浸潤し、リンパ行性に肺門へと進展する。
・病理学的にはリンパ管内における腫瘍増殖。
・リンパ管閉塞による肺水腫、肺胞への腫瘍の進展、血管浸潤による出血を合併することあり。
・呼吸困難、乾性咳嗽など呼吸器症状が出現。
・進展がはやく予後不良。約50%は発症3ヶ月以内に死亡。
・胃癌、乳癌、膵癌、前立腺癌、肺癌(腺癌、小細胞癌) で多い。(腺癌がほとんど)

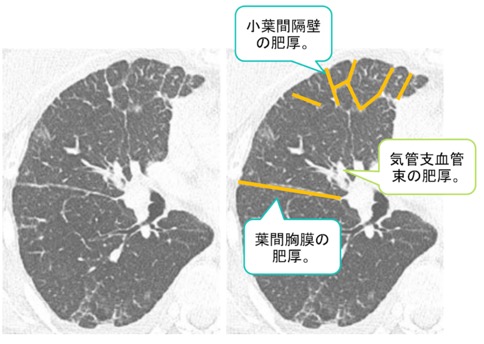
・リンパ路である広義間質が厚くなる。粒状影や数珠状に肥厚することあり。
・かかえこんでいる肺胞の壁は厚くならない。
・亀甲状あるいはpolygonal structureと呼ばれる多角形の小葉間隔壁の肥厚。小葉中心性粒状影(central dot)。
・腫瘍の進展に伴うリンパ管閉塞や肺胞出血はすりガラス影として認める。
・肺のdistortion(ねじれ)なし。
・約50%は片側性、左右非対称性。
・肺門/縦隔リンパ節腫大(20-40%)、胸水(30-50%)が見られることが多い。
癌性リンパ管症の治療法
・根本的な治療法はない。
・原因となっている癌に対する抗がん剤治療
・基本的には呼吸困難に対してステロイド、酸素投与、麻薬投与などの対症療法