急性膵炎について 診断・重症度分類から治療までこれで解決
◯いつ急性膵炎を疑うか
・突然の腹痛で発症(上腹部痛40%、全体の痛み30%、臍周囲20%ほど)
(随伴症状は嘔吐や高熱、背部痛などもある。ちなみに、急性膵炎の10%は無痛と言われており採血や画像で引っかかったら痛みが何もなくても否定してはならない。
・痛みが前屈で改善する。
・疼痛は数日続くことが多い。
・急性胃腸炎と異なり、嘔吐しても痛みは改善しない。
(急性膵炎初期から嘔吐が続くことは稀であるが、炎症が腸管に波及すると腸閉塞になってそのために嘔吐を繰り返すこともある。)
・腹部診察時に皮下出血斑を認める(カレン徴候:臍周囲 グレイターナー徴候:左側腹部)
(皮下出血班があれば急性膵炎っぽくはなるが、発症48時間後以降に現れることが多いため救急外来での早期診断に有用というわけでもない)。
・アルコールの多飲歴あり
(男性の急性膵炎ではアルコールが原因であることが4割程度。アルコール多飲後に上腹部痛という現病歴ではだいぶ疑わしい)。
◯急性膵炎の原因は?
原因としてはアルコール30%、胆石性膵炎20%、特発性20%と言われている。
その他、慢性膵炎増悪、ERCP後、手術、薬剤性、脂質異常症、膵癌、自己免疫性機序などがある。急性膵炎を疑ったら何が原因で起こっているのか考えることが大事。
年齢別の特徴があり、男性では20〜50台はアルコール性が多いが、60歳以上は胆石性膵炎の割合が増加する。上腹部痛患者の問診ではアルコール歴、胆石症の既往などの問診を忘れずに。
◯急性膵炎の診断基準(厚労省研究班)
1,上腹部に急性腹痛発作と圧痛がある
2,血中・尿中に膵酵素の上昇がある
3、画像で急性膵炎に伴う所見がある
上記3項目のうち2つを満たしたら急性膵炎と診断できる。
つまり、アミラーゼ上昇も画像所見も診断に必須ではない。これは発症初期の場合や慢性膵炎の急性増悪では画像上変化が出ないことがあるからである。同様にアミラーゼ上昇も急性期には満たさないことがあるからである。
◯急性膵炎の重症度分類
急性膵炎の診断ができたら次は重症度判定。
救急外来で重症度判定するのはこのまま二次救急病院で診てて良いのか、それとも高度救命センターに送らないといけないのか判断する必要があるから。
重症度判定には9つの予後因子と造影CTによって行われる。
【急性膵炎の予後因子】(急性膵炎ガイドライン2010)
1,Base Excess≦-3mEq/L またはショック(収縮期血圧80mmHg以下)
2,PaO2≦60mmHg(room air)または呼吸不全(人工呼吸管理が必要)
3,BUN≧40mg/dl(or Cre≧2mg/dl)、または乏尿(輸液後も1日尿量が400ml以下)
4、LDH≧基準値上限の2倍
5、血小板≦10万/mm3
6、総Ca≦7.5mg/dl
7、CRP≧15mg/dl
8、SIRS陽性項目3つ以上(1:体温38度以上もしくは36度以下、2:脈拍数90回以上、3:呼吸数>20回/分またはPaCO2<32torr、4:白血球数12000/μl以上もしくは4000/μl以下または10%幼若球出現
9、年齢≧70歳
上記9項目のうち3項目以上満たしたら重症判定。
【造影CTgrade】
炎症の膵外進展度と、膵臓の造影不領域のスコア化する。
・炎症の膵外進展度
前腎傍腔:0点
結腸間膜根部:1点
腎下極以遠:2点
・膵臓の造影不領域(膵臓を便宜的に3つの区分(膵頭部・膵体部・膵尾部)に分けて
各区域に限局している場合、または膵臓の周辺のみの場合:0点
2つの区域にかかる場合:1点
2つの区域全体を占める、またはそれ以上の場合:2点
炎症の膵外進展度と造影不領域を合計して1点以下をGrade1、2点をGrade2、3点以上をGrade3とする。Grade2以上のものを重症と判定。
★急性膵炎の重症度判定は予後因子もしくは造影CTどちらか片方でも満たせば可能。
◯急性膵炎の初療
・十分な輸液
急性膵炎では早期から血管透過性の亢進や膠質浸透圧の低下で細胞外液が血管外に濾出していく。急性膵炎の死亡率を上げている一因として初期輸液不足が指摘されており、大量の輸液が必要。もちろん心不全患者などでは大量輸液によって肺水腫になるリスクがあるが、それを恐れるあまり初期輸液を少なく絞って臓器不全を引き起こしては元も子もない。
(重症例であれば第一病日に8000ml/day、第2病日以後に4000〜5000ml/day。中等症においては第1病日に5000ml/day、第2病日以後2000〜2500ml/day程度の輸液が必要になる。細胞外液。
→平均血圧65以上、尿量0.5ml/kg/h以上維持できなければ3次救急に搬送検討
・鎮痛:レペタン®(ブプレノルフィン) 1A(0.2mg/1ml)
初回投与0.3mg静注、続いて2.4mg/dayの持続投与。レペタンは除痛効果に優れており、非麻薬性鎮痛薬に指摘されていたOddi括約筋の収縮作用による病態悪化をきたさないために急性膵炎における疼痛コントロールで大変有用。ただし過鎮静には注意。
この他、ソセゴン®15−30mgの筋注・静注なども可能。
・抗菌薬
グラム陰性菌を中心とする腸内細菌群における膵および膵周囲の感染症は急性膵炎における致死的な合併症となりうる。重症例であれば24時間以内に組織移行が良好な広域抗菌薬(メロペネムやイミペネムが第一選択)を用いる。軽症の膵炎においては感染合併率や致命率が低いため予防的抗生剤の投与は不要。エビデンスもない。
・ERCP+EST
急性膵炎の原因が胆石だった場合の話。
胆石性膵炎のうち、胆管炎合併例、黄疸の出現または増悪などの胆道通過障害を疑う症例には早期のERCP+EST(内視鏡的乳頭切開術)を考慮。
・タンパク分解酵素阻害剤
1:ガペキサートメシル酸塩(エフオーワイ®):100mgを5%ブドウ糖液またはリンゲル液500mlに溶解して8ml/h分以下で点滴静注(約1時間以上)
2:ナファもスタットメシル酸塩(フサン®):10mgを5%ブドウ糖液500mlに溶解して2時間かけて1日1−2回点滴静注する。
3:ウリナスタチン(ミラクリッド®):25000〜50000単位を輸液500mlで溶解して1−2時間かけて1日1−3回点滴投与。
肝機能障害はこれだけ よく遭遇する肝逸脱酵素上昇についての考え方
はじめに
肝機能異常・肝逸脱酵素上昇があればそのシチュエーションも考慮し、AST・ALTなどの肝逸脱酵素が上昇しているのか、はたまたALPやΓGTPなどの胆道系酵素が上昇しているのか、それともいずれも両方上昇しているのかをまずは確認する必要がある。
あくまで一般論でいうと
- AST/ALT>500でALP<正常上限の3倍であれば肝細胞障害
- AST/ALT<500でALP>正常上限の3倍であれば胆道閉塞
を考える事が多い
肝細胞障害パターンの場合
本当に肝臓が原因かを考える
- ポイント1:AST、ALTは肝臓以外にも分布している
AST、ALTは全身の細胞に分布している。特にASTは心筋、骨格筋、腎臓、肺など身体を構成する様々な臓器に多く分布しているが、ALTは全身に分布していながらもASTに比べると肝臓特異的とされる。
したがって「ALTがほぼ正常にもかかわらずASTだけが上昇している場合は肝臓由来ではない可能性が高い」と考える。
- ポイント2:LDHの値に注目する
肝臓の細胞に含まれるLDHはAST、ALTよりも少なく、半減期もAST、ALTよりも短いとされる。肝細胞障害ではLDHは決してAST、ALTよりも高くならない。したがって「AST、ALTが軽度上昇しているもののLDHが著名に高値であるばあいは、肝臓由来ではない可能性が高い」と考える。
LDHの肝臓由来以外の鑑別:心筋梗塞、甲状腺機能異常、腎梗塞、横紋筋融解症、溶血など
心筋梗塞:トロポニン、CKMB、心電図
甲状腺機能異常:FT3、FT4、TSH
横紋筋融解症:CKとLDHの著名な上昇。AST、ALTを上回る。
溶血:関節ビリルビン上昇、LDH上昇、ハプトグロビン低下、Hb低下
- ポイント3:肝臓由来以外の鑑別に当たらなければ腹部エコーを行う。
ASTとALTの上昇パターンから時期を推測する
- ASTの半減期は5〜20時間程度、一方でALTの半減期は40〜50時間程度とされている。よって肝細胞障害の急性期には肝臓に多く含まれるAST優位の上昇を、慢性期になれば半減期の長いALT優位の上昇のパターンを取ることが多い。
- 肝臓にはASTの量はALTの3倍程度多いとされる。よって肝硬変などの持続的な肝障害ではAST優位に上昇し続ける。
アルコール性かどうか検討する
- 飲酒量を確認する(本来飲んでいる量よりも少量で申告する患者は多い)
(男性では純アルコール換算で60g以上、女性では40g以上なら肝障害が出てもおかしくない)
ちなみにアルコール換算で100g以上毎日飲む→大酒
アルコール換算で60g以上毎日飲む人→常用飲酒家と分類される。
- AST/ALT比率>2で尚且ASTは高くても400以下→アルコール性
(ASTは肝細胞のミトコンドリアに多く存在し、ALTは肝細胞の細胞質内に多く存在する。アルコール代謝物のアセトアルデヒドはミトコンドリアに障害をきたすため)
また常用飲酒者であればΓGTPやMCVの上昇がある。
ウイルス性肝障害の評価(採血項目)
- 急性ウイルス肝炎
A型ウイルス:IgM-HA抗体
B型ウイルス:HBs高原、IgM型HBc抗体、HBV-DNA
(HCV抗体がスクリーニング。HCVーRNAの持続で慢性肝炎の診断)
E型ウイルス:IgA型HEV抗体、HEV-RNA
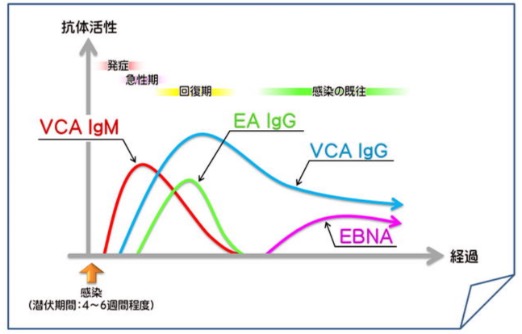
EBウイルス:唾液を介して感染(kissing diseaseとも呼ばれる) 若年者、発熱、全身リンパ節腫大、咽頭痛、末梢血異型リンパ球の出現
採血:VCA-IgM抗体、VCAーIgG抗体、EBNA抗体
サイトメガロウイルス:初回感染と再賦活化による日和見感染
採血:CMV-IgM抗体、CMV-IgG抗体
脂肪肝(非アルコール性脂肪性肝疾患)で説明がつかないか
NAFLDではALT優位型のアミノトランスフェラーゼの上昇がみられることが多い。
アルコール性と違いALT>ASTなのがポイント。ΓGTPやALP上昇も伴うことが多い。
薬剤性を考える
肝胆道系酵素上昇をみたらどんな場合でも薬剤による影響を考える。原因薬剤で頻度の多いものとしては
抗菌薬、抗精神薬、健康食品、鎮痛薬、循環・呼吸器系薬剤、漢方、、、などと
→原則どんな薬剤でもおこりうるものと心得る。薬剤性を考えるときには直近だけでなく、1年近く前までの内服薬・サプリメントを確認する。健康食品や漢方薬では一年以上たってから肝障害をきたすことが報告されている。
それでも診断が付きそうにない場合
AIHA・PBC・PSCを鑑別に血液検査
AIHA:IgG、抗核抗体、抗平滑筋抗体
PSC:P-ANCA
AST、ALTが1000以上の著しい上昇をみたら
AST、ALT>1000:急性ウイルス肝炎、薬剤性肝炎、中毒性肝障害、虚血肝(低酸素性肝炎、ショック肝などの言い方も)の4つの病態を考慮する。
●ショック肝とは:循環不全に伴う肝障害であり、肝酵素上昇がメインプロブレムという状態ではなく、肝臓に酸素が行かないことが原因でうっ血性心不全、敗血症、肺塞栓、心筋梗塞など循環不全をおこす全ての疾患が原因となる。
肝逸脱酵素上昇の検査項目
→IgM-HA抗体とHA抗体
初感染を示唆するIgM-HA抗体陽性であれば急性A型肝炎と診断できる。
HA抗体はIgM、IgA、IgGの各クラスの総和であるが、その大部分はIgG。
よってHA抗体が強陽性であればA肝炎の既感染と考えることができる。
B型肝炎の感染の有無を調べる:HBs抗原、HBc抗体
B型肝炎の感染既往を調べる:HBs抗体、HBc抗体、HBe抗体
急性肝炎かどうか:IgM-HBc抗体(高値であれば最近の感染)
ウィルスの増殖力:HBe抗原、HBe抗体、HBV-DNA
*HBs抗原陽性の場合にB型肝炎と診断。
*HBs抗体は中和抗体なので感染の既往もしくはワクチン接種により陽性になる。
*HBs抗原が陰性でもHBV-DNAが陽性になることがある(潜在性)
*IgM-HBc抗体は高値であれば最近の感染を意味する。
*HCV抗体陽性であれば慢性肝炎の診断はできる。しかし、抗体検査なので急性C型肝炎では陰性になる可能性がある。急性期にはウィンドウピリオドを考慮してHCV-RNAを測定する。
- E型肝炎
→IgA型HEV抗体、HEV-RNA
IgA-HEVはIgM-HEVとほぼ同様に推移する。陽性であればHEVと診断できる。
HEV-RNAは発症1−2週間前から検出され、3週目ぐらいまでに陰性になる。
- EBウィルス感染
→VCA-IgM抗体、VCA-IgG抗体、VCA-IgA抗体、EBNA抗体
(初回感染はVCA-IgM抗体陽性、VCA-IgG抗体が640倍以上の高値またはペア血清で4倍以上の上昇、抗EBNA抗体の陽転化またはペア血清で4倍以上の上昇のいずれかの場合に診断可能)
- CMV感染
→CMV-IgM抗体、CMV-IgG抗体、CMV抗原
(CMV感染の診断はCMV-IgM抗体が陽性、CMV-IgG抗体がペア血清で4倍以上の上昇、CMV抗原陽性のいずれかで診断可能)
- 自己免疫性肝炎
→抗核抗体、IgG
- 単純ヘルペスウィルス
- 薬物性肝障害
→IgE、好酸球数、DLST(薬剤リンパ球刺激試験)
- 原発性硬化性胆管炎(PSC)
→特異的な検査項目はなし。
- 甲状腺疾患
→FT3、FT4、TSH
◯胆道系障害パターンの場合
γGTPとALPの上昇に関してはASTとALTの上昇比率などのようにパターンから疾患を鑑別することは難しい。
1,γGTPとALPの両方が上昇している場合
◯まずは腹部超音波検査(肝外胆管の拡張や肝内腫瘍の有無を評価)
・肝外胆管の拡張があれば、MRCPなどで評価(結石や腫瘍の有無)
・肝内腫瘍があればCT、MRIによる精査
◯胆道閉塞などなければ薬剤性の可能性も考慮
◯超音波検査で異常がなければ他の稀な疾患が鑑別に挙がる
サルコイドーシス
粟粒結核などの肉芽腫性病変
肝腫瘍などの限局性肝病変
リンパ腫などの浸潤性肝病変
アミロイドーシスなどの沈着性肝病変
→診断がつかない場合は肝生検考慮
ちなみに、ALP,γGTPの上昇の仕方がある程度鑑別の参考なる(あくまで参考)
基準値の10倍以上:胆管結石、膵頭部がん、原発性胆汁性肝硬変、転移性腫瘍
基準値の3−10倍:胆汁うっ滞、肝硬変、慢性肝炎、伝染性単核球症
基準値の3倍以下:肝膿瘍、肝腫瘍性病変、うっ血肝、アミロイドなど浸潤性病変
2,ALPのみ上昇:
肝臓以外(骨、小腸、腎臓など)の原因、生理的上昇(血液型B、Oの分泌型)、甲状腺機能障害、小児(成長期)など
ALP単独で上昇している場合はほとんど肝臓以外が原因。
ALPには6つのアイソザイムがある。
ALP1上昇:胆汁うっ滞時
ALP2上昇:肝型のALP。肝疾患で上昇
ALP3:骨肉腫、悪性腫瘍の骨転移、paget病などで上昇
ALP4:肺がんなどの悪性腫瘍、妊娠後期
ALP5:肝硬変。もしくは血液型B,Oで高脂肪食後
ALP6:潰瘍性大腸炎など
3,γGTPのみ上昇:飲酒、アルコール性肝障害、薬剤性、脂肪肝
γGTPは肝細胞や胆管上皮細胞内に存在しており、アルコールや薬剤代謝で肝細胞ミクロソーム内のγGTPが誘導されるため飲酒者や薬物性肝障害としてγGTPは上昇する。
また、胆道系の悪性腫瘍でも上昇する(腫瘍からの産生もしくは胆汁うっ滞)。
γGTP上昇に加えて、AST優位のアミノトランスフェラーゼ上昇やMCV高値もあればアルコール性の可能性が高まる(アルコール摂取過多による葉酸欠乏から大球性の貧血)。
薬剤性:抗てんかん薬はγGTP上昇の原因としてよく知られる。が、他の肝酵素上昇がなければ薬剤中止の必要性はない。
☆飲酒をやめたらγGTPはすぐに下がるのか?
健康診断などで2,3日前より飲酒を控えて検診に挑む患者もいるが、γGTPの半減期は7−10日程度と言われているので2,3日前から断酒したところでγGTPが正常化することはない。もっと長期的な気合が必要。
☆γGTP上昇はあるが、胆道系疾患否定的、アルコールなしの場合どう考えるか
γGTPの上昇する要因でNAFLDが知られている(=非アルコール性脂肪性肝疾患)。
つまりアルコールが原因でない脂肪肝であるが予後の悪いNASHも含まれるし、心血管イベントで死亡するリスクも高くなる。「飲酒してないのにγGTP上昇は不思議ですね」で済ましてはならない。
クロストリジウム・ディフィシルについて
CDI感染(クロストリジウム・ディフィシル)はいつ疑うか。
教科書的には抗菌薬使用後+入院患者に発生する下痢では疑わなければならないとされている。
抗菌薬投与から1〜2ヶ月
◯CDIを起こしやすい抗菌薬
リスク比一覧(byホスピタリストのための内科診療フローチャート)
クリンダマイシン31.8
セファロスポリン14.9
シプロフロキサシン5.0
ペニシリン系4.3
マクロライド系3.9
レボフロキサシン4.1
ST合剤1.2
テトラサイクリン1.1
いずれの抗菌薬使用もリスクを上昇させるが、なかでもクリンダマイシンとセフェム系は特にリスクが高い。また抗菌薬の使用以外にもPPIの投与歴や炎症性腸疾患、腎不全の既往などもCDI発症のリスクとして知られている。
◯CDIの検査
主に使われる検査は2種類→GDH(グルタミン酸脱水素酵素)とトキシンA,Bの検査
GDHはクロストリジウム・ディフィシルの存在を調べる検査(感度85-95%、特異度89-99%)。トキシンA,Bは文字通り毒素産生の有無を調べる検査(感度62-87%、特異度93-99%)
いずれも特異度は高いが感度はそこまで高くない。
GDHとトキシン両方陽性であればCDIと診断、両方陰性であれば否定的。
片方陽性、片方陰性の場合は判定保留となる。
検査で判定保留となってしまった場合、現病歴や他の検査で他疾患が考えられれば原因検索をする。ちなみに培養検査は毒素を産生しない株もあるため診断的な意味はない。大腸内視鏡検査は特異度は100%と高いが、感度は51%と低いためCDIの除外はできない。
CDIの症状は多彩であり、無症状のものから1日20行の激しい下痢まである。また炎症反応上昇も著しく白血球30000超えなど白血病レベルまで上昇するケースもみられる。感染症でここまで上昇するのはCDIと百日咳のみとも言われており、診断のヒントになると考えられる。
また追記します。
教科書的には抗菌薬使用後+入院患者に発生する下痢では疑わなければならないとされている。
◯CDIを起こしやすい抗菌薬
リスク比一覧(byホスピタリストのための内科診療フローチャート)
クリンダマイシン31.8
セファロスポリン14.9
シプロフロキサシン5.0
ペニシリン系4.3
マクロライド系3.9
レボフロキサシン4.1
ST合剤1.2
テトラサイクリン1.1
いずれの抗菌薬使用もリスクを上昇させるが、なかでもクリンダマイシンとセフェム系は特にリスクが高い。また抗菌薬の使用以外にもPPIの投与歴や炎症性腸疾患、腎不全の既往などもCDI発症のリスクとして知られている。
◯CDIの検査
主に使われる検査は2種類→GDH(グルタミン酸脱水素酵素)とトキシンA,Bの検査
GDHはクロストリジウム・ディフィシルの存在を調べる検査(感度85-95%、特異度89-99%)。トキシンA,Bは文字通り毒素産生の有無を調べる検査(感度62-87%、特異度93-99%)
いずれも特異度は高いが感度はそこまで高くない。
GDHとトキシン両方陽性であればCDIと診断、両方陰性であれば否定的。
片方陽性、片方陰性の場合は判定保留となる。
検査で判定保留となってしまった場合、現病歴や他の検査で他疾患が考えられれば原因検索をする。ちなみに培養検査は毒素を産生しない株もあるため診断的な意味はない。大腸内視鏡検査は特異度は100%と高いが、感度は51%と低いためCDIの除外はできない。
CDIの症状は多彩であり、無症状のものから1日20行の激しい下痢まである。また炎症反応上昇も著しく白血球30000超えなど白血病レベルまで上昇するケースもみられる。感染症でここまで上昇するのはCDIと百日咳のみとも言われており、診断のヒントになると考えられる。
また追記します。
慢性心不全のステージと治療について
心不全のマネジメント 慢性期治療は4つのステージ(A,B,C,D)で考える
ステージA(心不全リスク+、器質的心疾患ー、心不全症状ー)
・リスク因子は高血圧、脂質異常症、肥満、糖尿病、動脈硬化疾患、喫煙など、また心筋症の家族歴もリスク因子になる。
・高血圧ではACE阻害薬、ARBが第一選択となる(ACE阻害薬を優先し、不耐例に対してARBを使用する)
・脂質異常症に対しては必要があればスタチンを使用する。
・しかし上記に加えて何よりもまず患者教育が大事である。
ステージB(器質的心疾患+、心不全症状ー)
・ステージAの治療に加えて、β遮断薬の検討
・虚血性心疾患への特異的治療(カテーテル治療など)
・ICD留置(必要例で)
ステージC(器質的心疾患+、心不全症状+、既往も含む)
・心エコーでEF50%以上ならHEpEF、40%以下ならHErEF。40〜50%ではHFmrEFと分類される。
・HFrEFに対してはACE阻害薬、ARB、β遮断薬、アルドステロン拮抗薬の使用を推奨
・HFpEFに対しては有効な薬剤はそれほどないと言われており、リスク因子への介入と対症療法+必要に応じてβ遮断薬を推奨。
・何れにしてもうっ血所見があれば利尿薬を使用する。
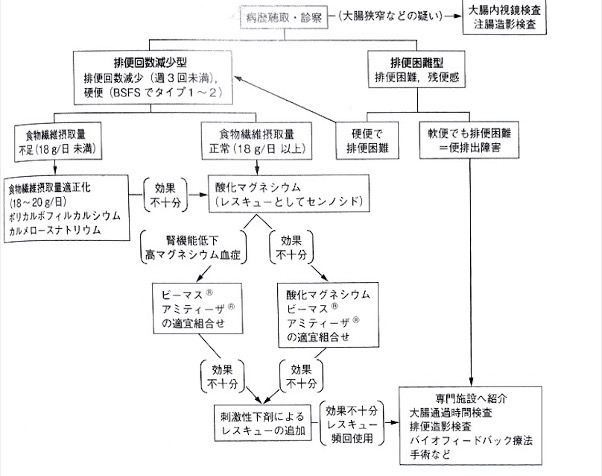
便秘薬の使い分けについて
はじめに
便秘薬には刺激性下剤としてセンノシドを中心としたアントラキノン系薬剤とビサコジルやピコスルファートナトリウムなどのジフェノール系の2種類があり、非刺激性下剤には浸透圧性下剤(酸化マグネシウム、ラクツロース、ポリエチレングリコール)や分泌型(ルビプロストン、リナクロチド)、胆汁酸トランスポーター阻害薬(エロビキシバット)などがある
各種便秘薬の大まかな使い分けとして刺激性下剤は頓用もしくはごく短期間の使用に制限する、非刺激性下剤は毎日内服して投与量の調整をして適切な排便を実現する使い方をすることとなる。通常は酸化マグネシウムなどの非刺激性下剤から開始し効果がないときは随時変更していくが腎機能障害や高マグネシウム血症などあれば他の浸透圧性下剤から始める。
刺激性下剤
センナ、センノシドなどのアントラキノン系下剤は腸管神経節を直接刺激して強力に大腸運動の促進と分泌を行うために高い効果が期待できるが、薬剤耐性や依存性という薬理学的問題があり毎日内服することは避け、あくまでも頓用あるいは短期の使用に限定する。
非刺激性下剤(緩下剤)
これまで日本には酸化マグネシウムしかなかったが近年多くの薬剤が登場している。酸化マグネシウムは多く使われているがエビデンスという面では非常に情報が乏しい。また高マグネシウムによる重篤な副作用があるので腎機能の悪化した患者には使用は避けるべきである。また腎機能が正常な患者にしても定期的に血液検査は行うべきである。
それぞれの緩下剤
・ラクツロース(ラグノス)、ポリエチレングリコール(モビコール)の2つは浸透圧性下剤で最近発売された新薬であるが欧米では長期にわたり使用経験があり高い安全性や電解質異常を起こさないことがわかっているため第一選択薬となっている。
・ルビプロストン、リナクロチドの2つも近年発売された新薬であり、作用機序は小腸末端での腸液の分泌を促進して便の軟化、結腸運動を促進させる。リナクロチドは便秘薬としての作用に加え、内臓知覚過敏の抑制作用 によって服痛の改善効果があり、便秘薬以外に過敏性腸症候群の治療薬として保険適応がある。
・エロビキシバットは胆汁酸トランスポーター阻害薬である。基本的には胆汁酸は回腸末端で再吸収されるが大腸に流れると結腸運動の促進と大腸での水分分泌を刺激することがわかってきた。胆汁の再吸収を抑制し大腸内へ流入させることによって下剤効果を生む。効果発現まで非常に短い(内服後5〜6時間で排便を得られるなど)ため患者満足度が高い商品である。
・ナルデメジンは抹消型オピオイド受容体拮抗薬。オピオイドの鎮痛効果を邪魔することなく作用する。オピオイド受容体は中枢(脳)と抹消(大腸)にありオピオイドを投与するといずれにも作用を及ぼすが、抹消(大腸)でのオピオイド受容体を拮抗させることによりオピオイド内服患者の非常に有効な排便薬となる。しかしオピオイド服用が数日間継続した後にナルデメジンを内服開始すると反動で下痢を引き起こすこともあり注意が必要である。
そのほか漢方薬としての下剤と特徴
当帰芍薬散(とうきしゃくやくさん)
効能・効果:便秘、冷え、生理痛、貧血、色白、更年期障害
特徴:女性、貧血やダイエットで便秘の方。飲んでいる人も多く、広範囲に効く。
大黄甘草湯(だいおうかんぞうとう)
効能・効果:慢性便秘、お腹の張り
特徴:便秘以外特に問題がない人はまずこれ。
麻子仁丸(ましにんがん)
効能・効果:慢性便秘、コロコロの便、ふきでもの、便が硬い、おしっこの量が多い
特徴:便が硬く、コロコロしていたらお試しあれ。
桃核承気湯(とうかくじょうきとう)
効能・効果:イライラ、便秘、生理時や産後の不安、のぼせ、生理不順
特徴:イライラが強く、体力がある人向け
防風通聖散(ぼうふうつうしょうさん)
効能・効果:便秘、ふきでもの、高血圧、肥満、肩こり、むくみ
特徴:ぽっこりお腹、暴飲暴食する人、ダイエットしたい人はおすすめ。
大柴胡湯(だいさいことう)
効能・効果:高血圧、肥満、便秘、みぞおちが苦しい、神経症
特徴:体力があって、脇腹からみぞおちにかけて苦しい人
乙字湯(おつじとう)
効能・効果:便秘、痔、脱肛
特徴;便が硬く、切れ痔、いぼ痔の方はまずこれ。
桂枝加芍薬湯(けいしかしゃくやくとう)
効能・効果:便秘、下痢の繰り返し、過敏性腸症候群
特徴:便意はあるがトイレに行っても出ない、お腹が痛い、残便感の方
症例
60歳男性。1週間ほど排便がないということで便秘薬を希望して受診した。特記すべき既往歴なし。腹部は平坦、軟 超蠕動音:正常 血圧120/80、血液検査でCr1.6。腹部X線異常なし。酸化マグネシウム内服中。
この症例において最も問題なのは腎機能低下がある上に酸化マグネシウムを処方されている点である。腎機能低下がある患者に漫然と酸化マグネシウムを処方すべきではない。また1週間も排便を認めていないことから糞便塞栓状態にあることが推察されるためこのような場合は腹部画像検査を行ってうえで、外来でグリセリン浣腸を行うなど直腸の糞便塞栓を排泄するか、センノシドなどの刺激性下剤をはじめに使う
・処方例:センノシド12mg1〜2錠寝る前 頓用
研修医が陥りやすいピットフォール
高齢者や貧血を認める患者では大腸ガンなどの悪性疾患を念頭において精査を進めるべきである。また便秘薬といっても電解質異常は重篤な副作用につながるため外来検査の結果を最大限加味した薬剤の選択を行う。
便秘の背景疾患
・腸管性:イレウス、大腸ガンなど
・弛緩性:糖尿病、甲状腺機能低下、パーキンソン、下剤乱用
・痙縮性:IBS
・直腸性:直腸癌、痔核など
腎機能低下患者に対する薬物投与で気をつけるべき薬剤まとめ
はじめに
多くの薬剤はその副作用に腎機能低下の記載があり、さらには腎機能低下患者に対してはその投与量も調整しなければならない薬剤が数多く存在する。今回はそのような薬剤のうち代表的なものをまとめて、解説していく。
1 鎮痛薬
NSAIDs
COXを阻害することによってPG合成を抑制することで解熱鎮痛作用を有するが、PGの抑制は糸球体の輸入細動脈の収縮を起こし、糸球体血流量の低下へとつながる。よって腎前世急性腎不全を引き起こすほか、尿細管壊死の原因となったり、アレルギーによって急性間質性腎炎を起こす場合もある。したがって脱水、腎機能低下、RAA系阻害薬投与中には腎機能障害を起こすリスクが高くなるため慎重に投与する必要がある。
ちなみにCOX2阻害薬は消化器系への障害は少なくなることが示されているが腎障害は依然としてある。
2 抗菌薬
わずかな例外を除いてほぼ全て腎排泄性であるため腎機能低下患者では抗菌薬の減量が必要となる。
ただし初回投与量は減量しない。一般的に薬剤を半服投与した場合には半減期4〜5倍の時間で定常状態となる。よって初回投与量は通常量を投与し、定常量に早く血中濃度を上げることが大切である。またアミノグリコシド系、バンコマイシン、テイコプラニン、ボリコナゾールなどは治療域が狭いため薬物血中濃度モニタリング(therapeutic drug monitoring)を行い血中濃度を維持する必要がある。
また抗ウイルス薬(アシクロビルなど)は糸球体で濾過され遠位尿細管や集合管で高濃度に濃縮されることによって結晶が析出し腎後性急性腎障害を呈することがあるため注意が必要である。また薬剤性てんかん、意識障害の原因となるため抗ウイルス薬治療中の患者の意識障害には鑑別が必要。
腎機能低下において用量調整が必要ない抗菌薬
| セフェム系 | スルバクタム・セフォペラゾン、セフトリアキソン |
| マクロライド系 | アジスロマイシン |
| クリンダマイシン系 | クリンダマイシン、リンコマイシン |
| ニューキノロン系 | モキシフロキサシン |
| グリシルサイクリン系 | チゲサイクリン |
| クロラムフェニコール系 | クロラムフェニコール |
| アミノグリコシド系 | カナマイシン |
| 抗結核薬 | イソニアジド、エチオナミ、デラマニド、リファンピシン |
| 抗真菌薬 | イトラコナゾール、カスポファンギン、ボリコナゾール、ミカファンギン |
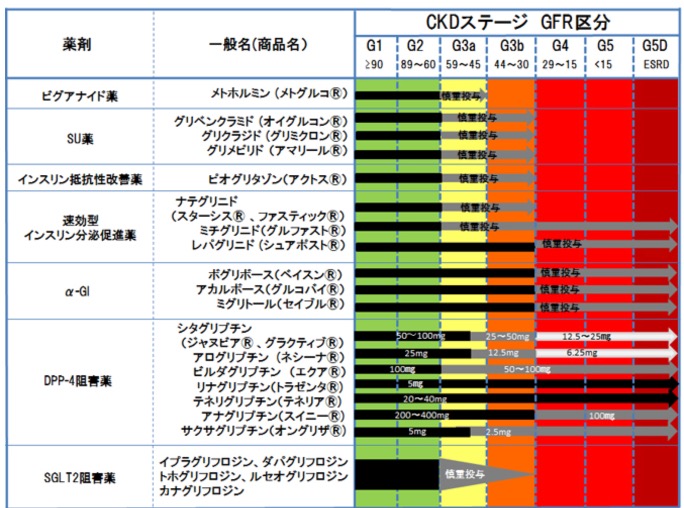
3 血糖降下薬
・ビグアナイド(メトグルコなど)
腎排泄90〜100%なので腎機能低下eGFR45~60付近で禁忌。乳酸アシドーシスのリスクがあり、ヨード造影剤を用いた検査を行うには48時間前から休薬する。
・スルホニル尿素(オイグルコン、ダオニール、アマリール、グリミクトンなど)
腎排泄率の高い活性代謝物の蓄積により慢性腎臓病患者における低血糖をひきおこす可能性がある。この薬はeGFR<30の慢性腎臓病患者には低血糖リスクが高く避けるべきである。
・DPP―4阻害薬(テネリア、トラゼンタ、スイニー、ネシーナ、マリゼブ、オングリザ、ジャヌビア、グラクティブ、エクア、ザファテック)
腎機能低下患者でも多くの場合用量調整で使用可能であるが、ザファテックはCCr<30で禁忌となる。テネリア、トラゼンタは用量調整が不要である。
腎近位尿細管で代謝されるため腎機能低下患者ではインスリンの作用が持続する場合がある。長時間作用型は作用が遷延する場合があり注意を要する。ただし急性期や慢性期腎機能障害患者ではインスリン強化療法などが行われる場合もありインスリンの反応性を見て調整が必要である。
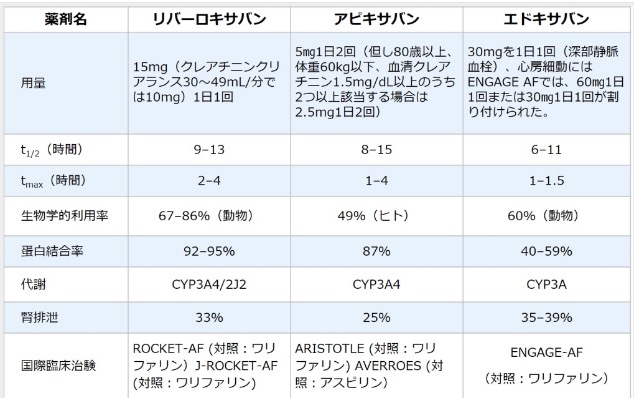
4 抗凝固薬
・ワルファリン
重篤な腎機能低下がある場合は出血リスクが高く使用は慎重にする必要があるが現在発売されているDOACはCCr<15であれば全て禁忌となるため、このような場合には出血リスクを十分に説明し慎重に用量調整をし、PT―INRを測定する必要がある。末期腎不全ではCYP2C9阻害のNSAIDsの併用はワルファリンの血中濃度を上昇させ出血のリスクを高める。
・トロンビン阻害薬(ダビカトラン:プラザキサ)
ダビカトランの尿中排泄率は85%と高く腎機能に応じた調整が必要である。Ccr<30では禁忌となる。
Ccr30〜50、特定の併存薬剤(ベラパミルなど)、70歳異常、消化管出血の既往のいずれかの条件がある場合には110mg/回、1日2回を考慮する。またこれらの条件が2つ以上あれば禁忌と考えるべきである。
・Xa阻害薬(エリキュース、イグザレルト、リクシアナ)
各薬剤で減量基準は微妙に異なるが全てeGFR<15では禁忌となる。
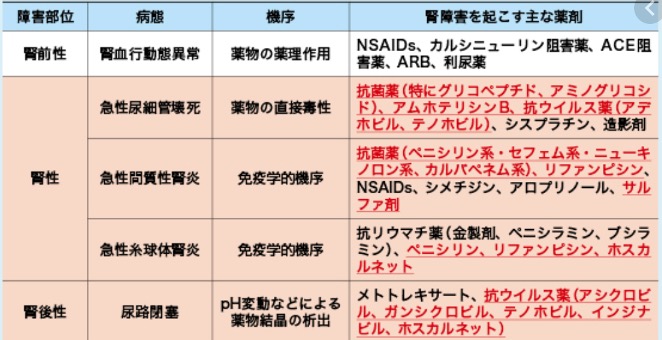
腎機能障害の原因となる薬剤
薬剤投与により新規の腎機能低下と腎機能悪化を認める腎障害を薬剤性腎障害(drug-induced kidney injury:DKI)と呼ぶ。発症機序は①中毒性腎障害(腎毒性薬剤による用量依存的に発症する腎障害)②アレルギー機序・免疫学的機序(あらゆる薬剤でなるが抗菌薬、H2受容体拮抗薬、PPI、NSAIDsで多く用量依存的)③電解質異常・腎血流低下④結晶形成による尿路閉塞性腎障害がある。薬剤性腎障害をきたす薬剤を以下にまとめた。
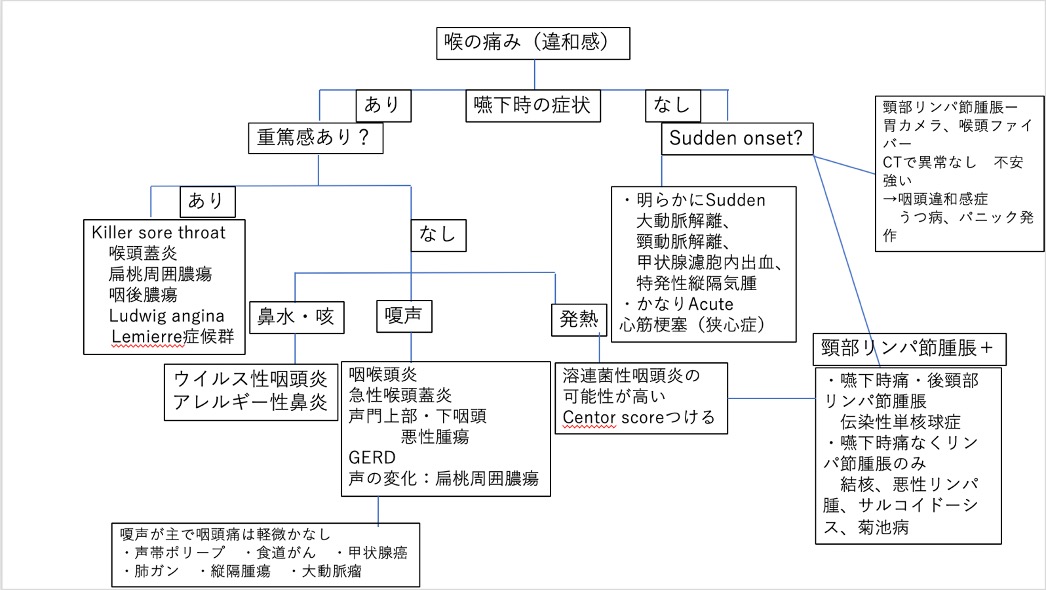
風邪診療 咽頭痛症状がメインの場合
はじめに
咽頭痛をきたす疾患は非常に多い。アメリカでは年間2100万人が咽頭痛で受診しそのうち1200万人は急性咽頭炎の診断となっている。咽頭痛は重篤な疾患の症状ともなる場合があり、killer sore throat(死の危険性のある咽頭痛)は見逃してはいけない。
本当に咽頭痛なのか?
嚥下時の痛みがあるのか。わからなければその場で唾を飲んでもらう。
逆に喉が痛いのに嚥下耳痛がない場合は心筋梗塞や大動脈解離などが鑑別にあがるため要注意である。
咽頭炎をきたす疾患
感染症:ウイルス性咽頭炎、インフルエンザ、伝染性単核球症(EBV,CMV,HIV,二期梅毒)、溶連菌感染性細菌性咽頭炎、非溶連菌性咽頭炎(淋菌、クラミジアニューモニア、マイコプラズマなど)、深頸部感染症、喉頭蓋炎、ヘルパンギーナ、梅毒、Lemierre症候群、Ludwigアンギナ
炎症性疾患:GERD、後鼻漏を伴うアレルギー性鼻炎、慢性的な口呼吸、異物、筋緊張性発声障害、声帯肉芽種、粘膜炎、肉芽種性疾患(リウマチ、痛風)、天疱瘡
悪性腫瘍:扁平上皮癌、悪性リンパ腫、肉腫、腺癌
嚥下時痛の病歴が取れなくても「咳をして痛い」という病歴が取れれば多くは気管支炎もしくは肺炎、喘息などといった咳が強く出やすい疾患を鑑別に上げるべきである。
やっぱり咽頭炎と判断すれば
咽頭炎の原因として上に羅列したような疾患が挙げられるが、最もあるのは感染症でそのほとんどがウイルス性であり、細菌性でも基本的には自然治癒する。
唯一治療適応のあるA群溶連菌性咽頭炎には成人では10%未満とされているがその線引きはクリアカットにはできないのが現実である。そこでCentorスコアなるものがある
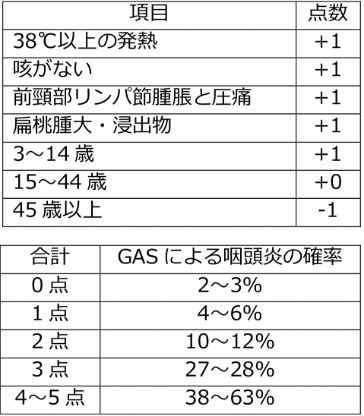
・4点以上なら全てに抗菌薬治療
・1点以下ならストレップ(A群溶連菌迅速診断検査)を
せずに抗菌薬治療なし。
・2点〜3点ならストレップをして+なら抗菌薬治療
Centor scoreのジレンマ
・前頸部リンパ節は明瞭に触れることが少なく、
圧痛として認められる程度であることが多く、これを陽性ととるか
・38度を超える発熱をきたす前の早期受診も多い。
・白苔を認めるケースは半数に満たない。時間経過で出てくること
もある。
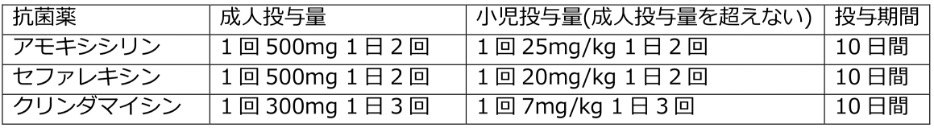
抗菌薬処方例
そのほかのA群溶連菌らしさ
・咽頭痛の割に鼻水がない
・左右の喉の片方が特に痛い
咽頭痛で受診される患者で見逃してはいけない疾患5つ
Five killer sore throats
・急性喉頭蓋炎
・扁桃周囲膿瘍
・咽後膿瘍
・Ludwigアンギナ
・Lemierre症候群
それぞれの診断のコツをまとめる
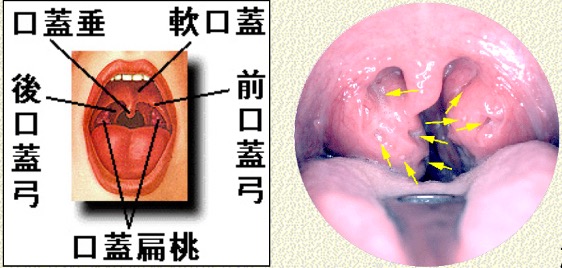
・扁桃周囲膿瘍
→扁桃周囲膿瘍は片側の激しい頭痛で患者さんは「食事も取れない」といって受診することが多い。そして一番の決め手は開口障害があるかどうか。開口障害はlateral pharyngeal space(傍咽頭間隙)への炎症の波及を意味し、今後咽頭間隙へ波及した場合、その先に縦隔方向へのスペースがあるため一気に縦隔炎へ進行し重篤な疾患となります。口蓋垂の偏位も有名ではあるがそこまで来ている症例は少なく、前口蓋弓の前方への突出が重要である。それがあれば咽喉頭造影CT施行!
・急性喉頭蓋炎
→急性喉頭蓋炎では「見た目がとてもsickで横になると苦しいため横になれず、気道がもっとも広くなるsniffing positionをとったり唾も飲めずによだれを垂らす」とされるがここまで症状が出そろわずとも受診する患者もいる。咽頭痛や嚥下時痛みの訴えがしっかりある割に見た目の咽頭所見が軽い場合は急性喉頭蓋炎を疑うことが大切。
→伝染性単核球症は外来でよく出会う疾患である。臨床像としては発熱、全身倦怠感、咽頭痛、頸部リンパ節腫脹(特に後頸部など全身性リンパ節腫脹)、肝脾腫などがある。
特徴としては
・毛布のような白苔が返答に付着している
・通常のウイルス性咽頭炎と思ったが、後頸部リンパ節もちょっと触れる
・身体所見で脾腫を認める咽頭炎。
・3日以上たっても軽快しない場合。
・抗菌薬フルコース投与でも改善しないと紹介になった患者。
・ペニシリン投与で全身にびまん性紅斑をきたした場合(18〜30%)
伝染性単核球症の血清学的診断のコツ
喉の痛みの対応位フローチャート